Genom att använda blodstamceller som finns i navelsträngsblod har forskare vid Lunds universitet skapat ett unikt system för att studera leukemier på laboratoriet. Något som kan komma att underlätta studier av genetiska förändringar hos leukemipatienter. På sikt kan denna kunskap också användas för att få fram nya läkemedel.
Leukemi är cancer i blodet och innebär att vissa vita blodkroppar ökar i antal. Det finns både kroniska leukemier som kan ha en långsam utveckling under flera år, och akuta leukemier med ett snabbt förlopp.

– Vi har använt oss av ett cellsystem som inte har tillämpats i detta sammanhang förut och som känns mer relevant för att studera sjukdomen, berättar Helena Ågerstam som är doktorand i professor Thoas Fioretos forskargrupp vid Sektionen för klinisk genetik. Vi använder normala blodstamceller som utgångspunkt för våra undersökningar.
När man tidigare har studerat blodcancer på laboratoriet har man till största delen använt cellinjer – celler som lever för evigt, eller normala celler från mus.
Cellinjer har fått en mängd nya genetiska förändringar som de inte hade från början, och det är också känt att blodcancerutvecklingen i musceller skiljer sig från förloppet hos människa. Detta gör att det kan vara svårt för forskarna att dra korrekta slutsatser om sjukdomen.
Förändringar i stamceller en orsak till cancer
Lundaforskarna har i stället använt normala blodstamceller från navelsträngsblod. Blodstamceller finns framför allt i benmärgen hos vuxna, men hos nyfödda kan man även hitta dessa celler i de små mängder blod som finns kvar i navelsträngen efter förlossningen.
Stamceller är celler som kan utvecklas vidare till olika celler i kroppen. Och det är i dessa outvecklade celler man tror att många av de genetiska förändringarna uppkommer när cancer utvecklas. Det är därför forskarna vill studera vad som händer när genetiska förändringar introduceras i normala blodstamceller.
– Idag vet vi att många leukemier har sitt ursprung i omogna celler – antingen stamceller eller något utvecklade blodceller, säger Helena Ågerstam.
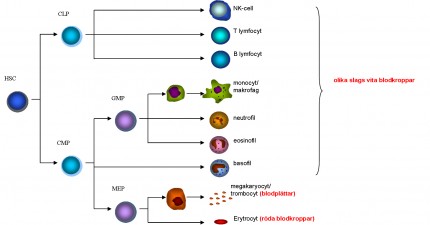
Illustration som visar den klassiska modellen för hematopoes, dvs. blodbildningen: Hematopoetiska stamceller (HSC) bildas i benmärgen och kan utvecklas till alla olika typer av blodceller. Exakt hur detta går till vet forskarna inte men man tror att HSC kan utvecklas i två olika riktningar – till de så kallade lymfoida cellerna (CLP, common lymphoid progenitor) eller till myeloida celler (CMP, common myeloid progenitor). När CMP och CLP mognar ytterligare bildas de olika typerna av blodceller. CLP kan utvecklas vidare till en viss typ av vita blodkroppar som kallas för B-lymfocyter, T-lymfocyter respektive NK-celler. CMP kan utvecklas vidare till vita blodkroppar som makrofager och neutrofiler, till blodplättar eller till röda blodkroppar.
Felaktiga signaler till cellerna
Hos patienter med sjukdomen EMS – en mycket ovanlig form av blodcancer med ett oerhört snabbt förlopp – har forskarna kunnat hitta förändringar i bland annat en gen som kallas FGFR1.
Det protein som FGFR1-genen kodar för har en viktig funktion i cellerna. Normalt sett sitter proteinet på cellytan och signalerar till cellen att den exempelvis ska dela sig eller börja växa till.
– Men hos dessa leukemipatienter fortsätter FGRF1-proteinet att signalera hela tiden, vilket leder till att cellerna växer okontrollerat. Då har en blodcancer uppstått.
Men vad händer om man sätter in den här förändringen i en omogen normal blodstamcell? Och vad händer när dessa celler sedan överförs till mus?
Helena Ågerstam berättar att de kunde se liknande sjukdomssymptom som vid EMS om de förändrade stamcellerna fördes in i möss. De fick fler vita blodkroppar av en viss typ in benmärgen än vad som är normalt.
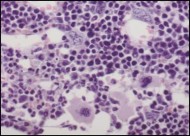
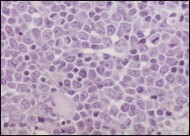
Bilderna ovan visar till vänster benmärgen hos en mus som har fått normala stamceller från människa. Till höger ser man en ansamling av så kallade blaster (omogna och ofunktionella blodceller) i benmärgen från en mus som transplanterats med den förändrade BCR/FGFR1-genen. Bilder: Helena Ågerstam.
Framtida studier
På sikt hoppas forskarna lära sig förstå den här sjukdomen och andra leukemier bättre.
Ett sätt att gå vidare med studien är att se vilken effekt behandlingar med läkemedel som blockerar den förändrade genen har.
– Sen kan man ju tänka sig att skapa en liknande modell för andra former av blodcancer, säger Helena Ågerstam. EMS är ju en ovanlig sjukdom, men om man kunde göra en modell för till exempel kronisk myeloisk leukemi som är en vanligare sjukdom hade det varit mycket värdefullt. Det har faktiskt ingen lyckats med ännu.
Text: Nina Hult
Artikeln är tidigare publicerad på Medicinska fakultetens hemsida vid Lunds universitet som månadens vetenskapliga artikel augusti 2010.